骨粗鬆症
| Q11 | 顎骨壊死になりやすいのはどんな場合ですか? |
|---|
| A11 | 抜歯や歯周病改善のために外科的治療を行うこと、治りにくい歯の根の先の病巣を外科的に除去すること、ならびにインプラント治療に関する外科的治療は顎骨壊死のリスクになることがわかっていますので、注意が必要です。 一方で、感染して抜かなければならない歯がお口の中にあると、それ自体がリスクとなるため、抜くべき歯はきちんと抜いてもらいましょう。顎骨壊死をいたずらに怖がる必要はありませんので、歯科医師からの説明を十分に受けて、抜くべき歯は抜いてもらいましょう。 また、お口の中が清掃不良であること、お口の中で骨が出っ張っていて粘膜が薄いところ(昔から存在している場合が多いので、自分では気づきません)、入れ歯の傷、合わない入れ歯、強い噛み合わせをもつ場合(自分では気づきませんので、歯科医師のチェックが必要です)、ならびに全身的な病気なども、顎骨壊死のリスクとなることが報告されていますので、注意しましょう。
※参考書籍
|
|---|
| Q12 | MRONJは治癒しますか?治癒しませんか? |
|---|
| A12 | 全例ではないものの、MRONJは治癒(寛解)します。 保存的治療(非外科処置、投薬と経過観察)を行った場合のMRONJ治癒率は、ステージ1、2、3において、それぞれ33%、24%、0%であることが報告されています。 一方、外科的切除療法(保存的な外科的切除療法)を選択した場合のMRON治癒率は、ステージ1、2、3において、それぞれ72%、79%、27%であることが示されており、外科的切除療法のほうが治療成績が良いことが報告されています1)。 しかしながら、高濃度の骨吸収抑制薬を投与されている悪性腫瘍患者の切除療法による治癒率は約50%であることも報告されていること2)、ならびに悪性腫瘍の患者は、必ずしも切除療法を選択できる全身的状況ではない(全身麻酔を行う侵襲性の高い治療に耐えることができない)こともあるため、外科的切除療法のほうが保存的治療よりも優れていると短絡的に考えないようにしましょう。 1)Rupel K, Ottaviani G, Gobbo M, Contardo L, Tirelli G, Vescovi P, Di Lenarda R, Biasotto M. A systematic review of therapeutical approaches in bisphosphonates-related osteonecrosis of the jaw(BRONJ). Oral Oncol 2014; 50(11): 1049-1057. 2)Hayashida S, Soutome S, Yanamoto S, Fujita S, Hasegawa T, Komori T, Kojima Y, Miyamoto H, Shibuya Y, Ueda N, Kirita T, Nakahara H, Shinhara M, Umeda M. Evaluation of the Treatment Strategies for Medication-Related Osteonecrosis of the Jaws(MRONJ) and the Factors Affecting Treatment Outcome: A Multicenter Retrospective Study with Propensity Score Matching Analysis. J Bone Miner Res 2017; 32(10): 2022-2029.
※参考書籍
|
|---|
| Q13 | MRONJですが、根管治療・補綴歯科治療・保存修復治療・矯正歯科治療は行ってもよいですか? |
|---|
| A13 | 外科的治療でなければ、これらはMRONJのリスク因子とはなりません。 根尖病変がある失活歯に対しては、MRONJのリスクを減らすために根管治療を行うことが勧められますが、歯根端切除術を行うべきではありません。 義歯以外(クラウン・ブリッジ)の補綴歯科治療、保存修復治療は問題ありません。 不適合義歯はMRONJの発症契機となる可能性があります。そのため、義歯においては、義歯に関する主訴がなかったとしても、義歯と顎堤粘膜に対する十分な検査と評価を行い、義歯の維持安定を確保するために、義歯の新製作やりライニングを行うべきです1)、2)。 骨吸収抑制薬を使用している患者に対して矯正歯科治療を行うことは可能です。 1)Ruggiero SL, Dodson TB, Fantasia J, Goodday R, Aghaloo T, Mehrotra B, O’Ryan F; American Association of Oral and Maxillofacial Surgeons. American Association of Oral and Maxillofacial Surgeons position paper on medication-related osteonecrosis of the jaw — 2014 update. J Oral Maxillofac Surg 2014; 72(10): 1938-1956. 2)Kim JW, Kwak MK, Han JJ, Lee ST, Kim HY, Kim SH, Jung J, Lee JK, Lee YK, Kwon YD, Kim DY. Medication Related Osteonecrosis of the Jaw.: 2021 Position Statement of the Korean Society for Bone and Mineral Research and the Korean Association of Oral and Maxillofacial Surgeons. J Bone Metab 2021; 28(4): 279-296.
※参考書籍
|
|---|
| Q14 | MRONJハイリスク薬剤を使用しています。インプラント治療を行ってもよいですか? |
|---|
| A14 | MRONJハイリスク薬剤を使用している方、または、これから使用する方は、インプラント治療を行うことは避けたほうがよいと思われます。欠損補綴歯科治療はインプラント治療だけではありませんので、安心で安全な治療方法を選択されるのがよいと思います。
※参考書籍
|
|---|
| Q15 | 女性の場合の骨粗鬆症と歯周病の関係について教えてください。 |
|---|
| A15 |
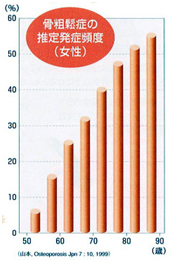
女性は閉経前後から、女性ホルモンの分泌低下に伴い、全身の骨密度が急速に低下しはじめます。
|
|---|
| Q16 | 骨粗鬆症の人は歯周病になりやすいってホント? |
|---|
| A16 | 骨密度が低いと歯槽骨の吸収が進みやすい歯周病にかかると、歯周病菌が歯ぐきに炎症を起こして、歯を支えている骨(歯槽骨)を溶かしてしまいます。これを「歯槽骨の吸収」といいます。 体の骨と歯槽骨の関係を調べた研究の大部分では、体の骨密度と歯槽骨の吸収の程度には関係があるという結果でした。たとえば、骨粗鬆症の人たちと正常な骨密度の人たちを3年間観察したところ、骨粗鬆症の人たちのほうが歯槽骨の吸収が多かったとの報告があります*。 *Geurs NC, Lewis CE, Jeffcoat MK. Osteoporosis and periodontal disease progression. Periodontol 2000 2003 ; 32 : 105-110. お口の中に歯周病菌がいるかどうかは、歯周病が進むかどうかの強力な要因ですが、その要因や年齢が同じくらいの人どうしで比べると、体の骨密度が低い人のほうが、歯槽骨の吸収が進みやすいといえそうです。
※参考書籍 |
|---|
| Q17 | 歯周炎は骨粗鬆症の発症リスクと関連がありますか? |
|---|
| A17 | 「歯周炎が骨粗鬆症発症のリスクを高める。」という研究報告があります。 L-P Mau, Y-C Kuan, Y-W C Tsai, J-J Lin, G Huynh-Ba, P-W Weng, Y-S Shieh, W-C Cheng, R-Y Huang: Patients with chronic periodontitis present increased risk for osteoporosis: A population-based cohort study in Taiwan. Journal of Periodontal Research, 52(5): 922-929, 2017.
※参考書籍 |
|---|
| Q18 | BP製剤(ビスホスホネート製剤)と歯科治療の関係について教えてください。 |
|---|
| A18 | 骨粗鬆症やがんの骨転移の治療に使う「ビスホスホネート製剤」という薬の副作用によって、顎の骨が壊死する患者さんが増えています。 歯科治療のためにビスホスホネート製剤を休薬したほうがよいのでしょうか? これまでは歯科治療をする場合には休薬をして治療をすべきであるという見解がありましたが、2016年の夏に学会で次のような報告がありました。
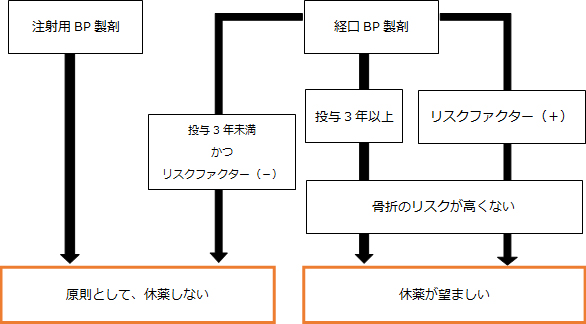
命に関わる疾病に使う薬のため服用をやめるのは難しく、治療を進める上では医師と歯科医師の連携は欠かせません。 また、2016年9月にポジションペーパーが刊行され、次のように見解の変更がありました。 発生原因の差異について発症は注射薬が多いとされてきましたが、経口薬も注射薬と同等の発症とされました。 歯科処置時に休薬が必要な投与期間について経口投与3年以上から4年以上に変更されました。 休薬期間について3ヵ月から2カ月に短縮されました。 参考 これまでの見解ビスホスホネート系薬剤(ビスフォスフォネート)は、破骨細胞の活動を阻害させ、骨の吸収を防ぐ薬剤です。骨粗鬆症、変形性骨炎、腫瘍の骨転移、多発性骨髄腫、骨形成不全症などの疾患の予防と治療に用いられています。このお薬を継続的に服用している患者さんが歯科の外科的処置を受けると、顎の骨の壊死が起こることがわかっています。 しかし、ビスホスホネート製剤を使っている人は歯科治療を受けることができないかというと、必ずしもそうではありません。問診時に使用状況などを詳しくお聞きし総合的に判断します。 1. 病院で注射をしていますか?ビスホスホネート製剤は経口剤と注射剤のものがあります。経口剤は病院から処方される薬ですので、ご自身で服用しているという自覚があります。ところが、注射剤になるとビスホスホネート製剤を服用していると気づいていない患者さんもおられます。適切な判断をするためにビスホスホネート製剤の注射剤を投与しているかどうかを確認することは大切です。 2. どのような疾患でこのお薬を服用していますか?骨粗鬆症または腫瘍の骨転移予防等で内服します。腫瘍の骨転移予防等で内服している場合は、抗腫瘍薬の影響も考慮する必要があります。 3. いつ頃から服用していますか?骨吸収抑制薬のBP製剤は、骨密度増加効果と骨折抑制効果に関する長期間のエビデンスが多く、骨粗鬆症治療薬の主流となっています。閉経前の患者さんから高齢の重症な患者さんまで、幅広い骨粗鬆症患者さんに処方されています。 A) 『投与期間が3年未満』でかつ『他にリスクファクターがない』侵襲的歯科治療を行なっても差し支えはありません。 B) 『投与期間が3年以上』または『3年未満でもリスクファクターがある』判断が難しく、処方医と歯科医で、主疾患の状況と侵襲的歯科治療の必要性を踏まえた対応を検討する必要があります。 4. 併用しているお薬はありますか?併用薬(ステロイド、シクロフォスファミド、エリスロポエチン、サリドマイド等)がある場合は、免疫機能の低下などにより顎骨壊死(BRONJ)が発生するリスクが高まります。 ※BP製剤投薬中の患者さんの休薬についてまた、抜歯など侵襲的歯科治療後のBP製剤の投与再開までの期間は、術創再生粘膜上皮で完全に覆われる2~3週間後、または十分な骨性治癒が期待できる2~3ヶ月後が望ましいでしょう。
※参考書籍 「外来・訪問診療のためのデンタル・メディカルの接点」 |
|---|
| Q19 | BP製剤(ビスホスホネート製剤)を飲むことを勧められています。しかし、色んなリスクがあるんですよね?飲むべきなのでしょうか? |
|---|
| A19 | BP製剤(ビスホスホネート製剤)は、骨粗鬆症や骨転移を有する悪性腫瘍のある患者さんに使用される骨吸収抑制薬です。副作用としては、骨吸収抑制薬関連顎骨壊死(ARONJ)が知られています。骨吸収抑制薬を投与している患者さんは、抜歯などの侵襲的な歯科処置にあたって注意が必要です。 ただし、必要とされて医科で勧められているので、中止されることなく飲んでください。 ※参考文献 |
|---|
| Q20 | 骨粗しょう症の薬を服用していますが何か問題がありますか? |
|---|
| A20 | 「からだの治療と、歯の治療は別物」と思っていませんか?ところが、からだの治療と歯の治療にはとても深い関係があります。 |
|---|