糖尿病
| Q31 | 糖尿病と歯周病の関係性について教えてください。 |
|---|
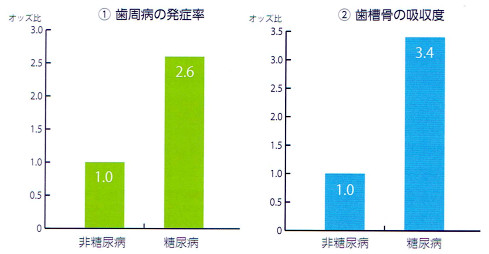
| A31 | 糖尿病だと歯周病になりやすいことはご存知のかたも多いかと思います。 厳密にいうと、糖尿病に併発する歯周病は、糖尿病が原因で発症するものではありません。糖尿病による免疫系機能障害、末梢血管循環障害などが歯周病を引き起こします。 つまり、免疫機能が低下するため、細菌感染を起こしやすくなるからです。歯周病は細菌感染によって起こる病気で、そのため糖尿病のかたは歯周病になりやすいのです。 糖尿病になるとからだの抵抗力が落ちるため歯周病などの細菌感染が起きやすいのです。 最近の研究では、その逆で、歯周病で糖尿病が悪化しやすいことも解明されつつあり注目されています。 歯周病を取りまく背景と、糖尿病を取りまく背景は酷似しています。
糖尿病になると、歯周病の発症が2.6倍((1))、歯槽骨の吸収度が3.4倍((2))になると報告されています。 歯周病は糖尿病に限らず、心筋梗塞、動脈硬化などを悪化させることもわかってきています。 ※参考書籍 |
|---|
| Q32 | 私には糖尿病の持病があります。糖尿病だと、歯周病の治療をしてもなかなか治らないと聞きましたが・・・。 |
|---|
| A32 | たしかに糖尿病は感染症にかかりやすく症状が悪化しやすい病気です。 ※参考書籍 「nico 2009.2 クインテッセンス出版株式会社」 |
|---|
| Q33 | どのようなことに注意して糖尿病患者を治療していますか。 |
|---|
| A33 | 1.経口血糖降下薬やインスリンを使用している場合は低血糖が起こらないように食事時の診察を避ける必要があります。 2.特に低血糖を起こしやすい場合は一回の治療時間が長くならないように配慮しています。 3.糖尿病患者は歯を抜いたときや外科処置をした時に治癒が遅くなります。 4.健康者では抜歯の後に抗生物質を服用する必要がないこともありますが、 糖尿病患者では免疫の機能が低下し、病気を引き起こす細菌やウイルスなどの病原菌に感染しやすくなっているため、 抗生物質を服用して感染を予防する必要があります。 5.アドレナリン含有の歯科局所麻酔薬を使用すると一過性に血糖値が上昇します。 |
|---|
| Q34 | インフルエンザが重症化するリスクがあるって本当ですか? |
|---|
| A34 | 本当です。次のような方は重症化するリスクがあります。
※参考書籍 |
|---|
| Q35 | 歯科で薬をもらいました。スポーツドリンクで飲んでもいいですか? |
|---|
| A35 | 特に水分摂取を制限されていなければ、コップ1杯(150ml程度)の水、またはぬるま湯で飲むようにしましょう。 薬は解けた状態で吸収されますが、水がなければ溶けにくいので吸収が遅れ、効果も現れにくくなります。水なしで飲むと、薬が喉や食道に引っ掛かり、そこで溶けてしまい、食道が炎症を起こすことがあります。また、水の量が少なくても、薬の吸収がスムーズにいかず、効き目が低下する場合もあります。 スポーツドリンクは体にわるくなさそうな印象がありますが、カルシウムなどのミネラルを多く含んでおり、薬の吸収や作用を低下させるといわれています。 さらに、スポーツドリンクは、糖質が含まれていることから、血糖値に影響を及ぼすので、糖尿病患者さんには不向きです。 ※参考書籍 |
|---|
| Q36 | 糖尿病になると口の状況も10年早く年を取ると聞きました。本当ですか? |
|---|
| A36 | 本当です。現在は、ちょっと早めの診断・治療が有効です。 糖尿病と口のなかの状況には、次の関係性があります。 1.歯が悪くなりやすいむし歯や歯周病にも注意が必要です(痛みが出るだけではなく、抜歯も多いです)。 8020運動(80歳で20本の歯を残す)を目指しましょう。
他にも口以外との関係性には、次のようなものがあります。 2.脳卒中(脳梗塞)や認知症になりやすい軽症糖尿病といえども侮れません。初めは誰でも軽いと思いがちです。 3.目が悪くなりやすい網膜症だけではなく、白内障や黄斑浮腫も早く起きやすいです。眼科受診を忘れないようにしましょう。 4.狭心症や心筋梗塞になりやすい無痛性のこともあります。定期的に心電図検査を受けよう。未然の発見に運動負荷心電図検査が有効です。 5.感染症にかかりやすいかぜのときには急性肺炎に厳重注意です。かつては肺結核の合併症も多かったです。 6.腎臓がわるくなりやすい新規透析導入患者さんの原疾患のほぼ半数を糖尿病腎症が占めています。血圧管理・食事療法が重要です。 7.骨がもろくなりやすい(骨粗しょう症)骨折にも要注意です。肥満があると運動器疾患(腰痛や膝の痛み)も多いです。 8.神経障害しびれ(ビリビリ、じんじん)や感覚鈍麻があります。知らぬうちに足にけがややけどを負うこともあります(普段のフットケアが重要です)。神経痛(三叉<さんさ>神経痛・坐骨神経痛)や顔面まひ・運動神経まひ(複視)などもあります。自律神経障害(頻脈、胃拡張、便秘、勃起不全など)も少なくありません。筋肉の衰えも招きやすいです。 9.皮膚疾患角化しやすく(うおのめ、たこ)、一方で皮膚が薄くなります。足感染症(おできなど)や足・爪白癬(はくせん)にも注意が必要です。水疱(すいほう)や潰瘍などができることもあります。皮膚掻痒(そうよう)症や帯状疱疹(たいじょうほうしん)も少なくありません。足のおできや丹毒も早めに治療しましょう(下肢全体に広がることも)。 10.間欠性跛行(かんけつせいはこう=歩行時の下肢の痛み)や壊疽(えそ)になりやすい世界的には、下肢切断などもまだまだ多いようです。我慢せず、すぐに検査を受けましょう。
【注意事項】1.治療の鉄則は「ウサギよりカメ」と心得よう。 ※参考書籍 |
|---|
| Q37 | 糖尿病はむくみに関係しますか? |
|---|
| A37 | 糖尿病はむくみに関係します。 インスリンは、単に血糖値を下げるはたらきだけではなく、腎臓にはたらき、尿中に出ていくナトリウム(塩分)を排泄しにくくしてしまいます。 そのため、血糖コントロールのわるい患者さん、高インスリン血症状態にある患者さんは、むくみやすいといえます。
※参考書籍 |
|---|
| Q38 | シックデイって何? |
|---|
| A38 | シックデイの直訳は“病気の日”、つまり糖尿病患者さんが別の病気にかかって食事がとれず、血糖値が乱れやすくなった状態を指します。具体的には、下に挙げた感染症などによる発熱、下痢、嘔吐や食欲不振のために、食事がとれない状態を“シックデイ”と呼びます。1) 1)日本糖尿病学会 ホームページ 糖尿病診療ガイドライン2019 日本糖尿病学会編・著.糖尿病診療ガイドライン2019.南江堂; 2019: 340 シックデイが起こりやすい病気の種類1.呼吸器感染症
2.尿路系疾患
3.皮膚感染症
4.消化器疾患
5.外傷、火傷、凍傷など日本糖尿病学会 編・著. 糖尿病 治療の手引き 2017(改訂第57版) P96. 南江堂; 2017 ※参考書籍 |
|---|
| Q39 | シックデイと血糖コントロールの関係について教えてください。 |
|---|
| A39 | 通常、運動やインスリンは血糖値を下げます。また、食事やアドレナリンなどのホルモンは血糖値を上げます。このバランスが保たれることで、血糖値が一定に保たれます。 ところがシックデイのときは、病気によるストレスでアドレナリンやコルチゾールなどのホルモンが体内で分泌されます。これらのホルモンはインスリンとは反対の作用を持つため、高血糖になりやすくなります。また、通常の食事が出来ないときに、いつもどおりに薬を飲んだりインスリン注射をしたりすると、糖質をとる量がいつもよりも少なくなっているため、低血糖を起こすことがあります。 このようにシックデイは通常の血糖コントロールが難しくなって高血糖や低血糖を起こしやすくしてしまう状態なのです。 ※参考書籍 |
|---|
| Q40 | シックデイの対策について教えてください。 |
|---|
| A40 | 1. 軽症時の飲水・食事シックデイで血糖コントロールがうまくいかなくなる原因として、発熱、下痢、嘔吐、食事がとれなくなることが挙げられます。このうち、発熱・下痢・嘔吐は脱水が問題になり、食事がとれないことは脱水に加えて糖分不足につながります。つまり、シックデイが軽症で食事ができる場合、水分補給と糖分の摂取が大切になります。 【水分摂取】1日に1~2リットルはとりたいところです。野菜スープやみそ汁などで水分を補うと、水分と一緒にミネラル分もとることができます。 【糖分=炭水化物】うどん、おかゆ、雑炊、果物など、すぐにエネルギーになるようなものを食べると効果的です。 2. 安静と保温シックデイのときは病気になっているわけですから、安静と保温を心掛けてください。体力の回復と維持が重要です。 このような時は、出来るだけ早く医療機関を受診してください。
日本糖尿病学会 ホームページ 糖尿病診療ガイドライン2019 重度の低血糖により糖尿病昏睡を起こすこともありますので、ご注意ください。 ※参考書籍 |
|---|